Síndrome de dificultad respiratoria aguda en los niños
Acute Respiratory Distress Syndrome, Pediatric
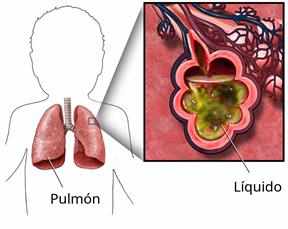
El síndrome de dificultad respiratoria aguda (SDRA) se produce cuando los pulmones se inflaman, lo que hace que los vasos sanguíneos se hinchen y su líquido se filtre hacia los sacos de aire (alvéolos). Esto impide que los pulmones funcionen bien. También dificulta el ingreso de oxígeno en la sangre. Como resultado, pueden dañarse otros órganos vitales, como el corazón, los riñones, el hígado y el cerebro.
El SDRA es una afección potencialmente mortal. Necesita tratamiento en la unidad de cuidados intensivos (UCI) de un hospital.
¿Cuáles son las causas?
Por lo general, la afección se produce debido a una enfermedad grave, una cirugía, una lesión o una infección generalizada (septicemia).
Algunas otras causas son las siguientes:
Una infección en la sangre, los pulmones o los riñones.
Una lesión grave en la cabeza, el pecho u otras partes del cuerpo.
La inhalación de sustancias químicas nocivas, humo, agua o vómito.
Recepción de sangre donada (transfusión de sangre).
Inflamación del páncreas (pancreatitis).
¿Cuáles son los signos o síntomas?
Los síntomas principales de esta afección son falta repentina de aire y respiración superficial y acelerada.
Otros síntomas pueden incluir:
Latidos cardíacos rápidos o irregulares.
Sonidos crujientes en los pulmones.
Emisión de sonidos como gruñidos o ensanchamiento de las fosas nasales al respirar.
Cansancio o pérdida de la energía.
Dolor de pecho, especialmente al hacer inspiraciones.
Tos.
Sentir inquietud o ansiedad.
¿Cómo se diagnostica?
Esta afección se diagnostica en función de los antecedentes médicos del niño, de sus síntomas y de un examen físico.
También pueden hacerle otros estudios, como los siguientes:
Una prueba que mide la cantidad de oxígeno en la sangre (oximetría de pulso) del niño. Esto se hace con un sensor que se coloca en un dedo de la mano, un dedo del pie o el lóbulo de la oreja del niño.
Análisis de sangre.
Radiografías de pecho o exploraciones por tomografía computarizada (TC) para detectar si hay líquido en los pulmones.
Pruebas para descartar otras afecciones o infecciones en el cuerpo del niño.
¿Cómo se trata?
El objetivo del tratamiento es dar asistencia al niño mientras los pulmones se curan y se trata la causa subyacente. El tratamiento puede incluir:
Oxigenoterapia.
- Ventilación no invasiva. Este es un dispositivo que ayuda a respirar mediante la administración de oxígeno y presión a través de una máscara o casco. Algunos ejemplos de estas máquinas:
Posición en decúbito prono. Significa que acostarán al niño boca abajo.
Una máquina para respirar llamada respirador. Este dispositivo administra oxígeno y presión al niño a través de un tubo que se coloca a través de la boca y llega hasta la tráquea.
Procedimiento de traqueostomía, si el niño tiene que estar conectado al respirador mucho tiempo. Una traqueostomía es la colocación de un tubo para respirar en la tráquea a través del cuello.
Administración de líquidos y medicamentos a través de una vía intravenosa.
- Medicamentos para:
Ayudar a que el niño se relaje (sedantes).
Tratar la presión arterial.
Tratar la infección (antibióticos).
Prevenir la formación de coágulos de sangre (anticoagulantes).
Ayudar a eliminar el líquido excesivo (diuréticos).
Soporte vital extracorpóreo (SVEC) en casos graves. Este tratamiento se encarga de las acciones del corazón y los pulmones durante un periodo de tiempo breve. El SVEC administra oxígeno y elimina el dióxido de carbono. También da a los pulmones la posibilidad de descansar y recuperarse.
Siga estas instrucciones en su casa:
Medicamentos
-
Administre al niño los medicamentos de venta libre y los recetados solamente como se lo haya indicado su pediatra.
-
No le dé aspirina al niño por el riesgo de que contraiga el síndrome de Reye.
-
Si le recetaron un antibiótico al niño, adminístreselo como se lo haya indicado el pediatra. No deje de darle el antibiótico al niño aunque comience a sentirse mejor.
Instrucciones generales

-
No permita que el niño consuma ningún producto que contenga nicotina o tabaco. Estos productos incluyen cigarrillos, tabaco para mascar y aparatos de vapeo, como los cigarrillos electrónicos. Si el niño necesita ayuda para dejar de fumar, consulte a un médico.
-
No fume cerca del niño.
-
El niño debe reanudar sus actividades normales según se lo haya indicado el pediatra. Consulte al pediatra qué actividades son seguras para el niño.
-
Es posible que el niño tarde un tiempo en volver a hacer sus actividades normales y su rutina.
-
Es posible que el niño se sienta deprimido o ansioso, o que tenga problemas de memoria y concentración. Consulte al médico qué puede hacer para que el niño se sienta mejor.
-
Concurra a todas las visitas de seguimiento.
-
American Lung Association (Asociación Estadounidense del Pulmón):
www.lung.org
-
National Heart, Lung, and Blood Institute (Instituto Nacional del Corazón, los Pulmones y la Sangre):
www.nhlbi.nih.gov
Comuníquese con un médico si:
-
Al niño le falta el aire al hacer una actividad o al estar en reposo.
-
El niño presenta tos que no desaparece.
-
El niño tiene fiebre.
-
Los síntomas del niño no se alivian o empeoran.
-
El niño se vuelve ansioso o deprimido, o no tiene ganas de hacer sus actividades normales.
-
El niño tiene dificultad para respirar.
-
El niño es menor de 3 meses y tiene fiebre de 100.4 °F (38 °C) o más.
-
El niño tiene de 3 meses a 3 años de edad y tiene fiebre de 102.2 °F (39 °C) o más.
-
El niño siente un dolor en el pecho repentino que no desaparece.
-
El corazón del niño comienza a latir muy rápidamente.
-
El niño tiene hinchazón o dolor en una pierna.
-
Escupe sangre al toser.
-
Los labios, las uñas o la piel del niño se tornan azules.
Estos síntomas pueden indicar una emergencia. No espere a ver si los síntomas desaparecen. Solicite ayuda de inmediato. Llame al 911.
Resumen
-
El síndrome de dificultad respiratoria aguda (SDRA) se produce cuando los pulmones se inflaman, lo que hace que los vasos sanguíneos se hinchen y su líquido se filtre hacia los sacos de aire (alvéolos). Esto impide que los pulmones funcionen bien y pone en riesgo la vida.
-
Por lo general, el SDRA se produce debido a una enfermedad grave, una cirugía, una lesión o una infección generalizada (septicemia).
-
Si le recetaron un antibiótico al niño, adminístreselo como se lo haya indicado el pediatra. No deje de darle el antibiótico al niño aunque comience a sentirse mejor.
Esta información no tiene como fin reemplazar el consejo del médico. Asegúrese de hacerle al médico cualquier pregunta que tenga.

